L’asthme : maîtrise de concept
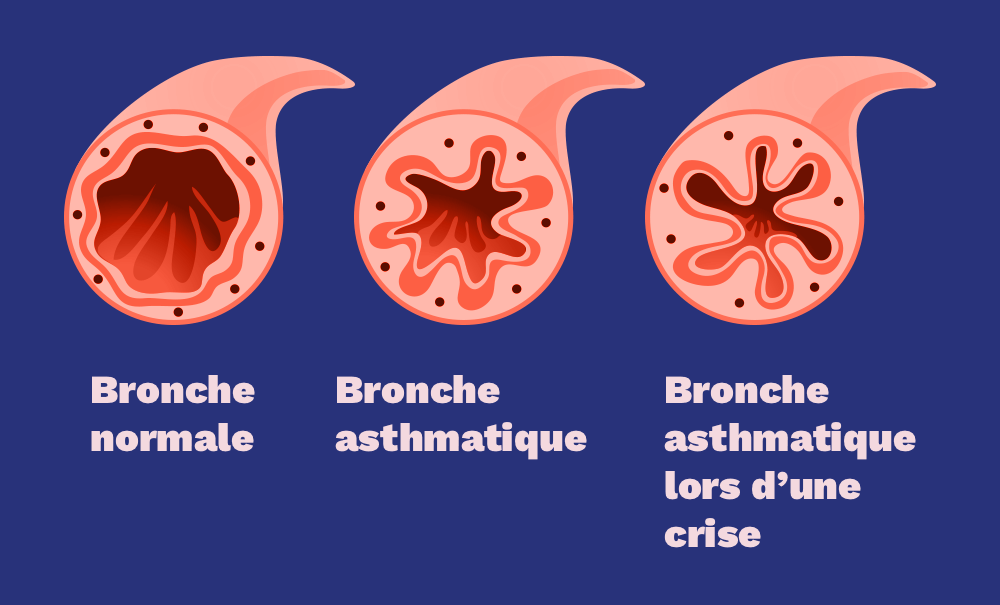
L’asthme est caractérisé par une inflammation chronique des voies respiratoires. L’obstruction des voies respiratoires peut être plus ou moins importante en raison de la constriction des muscles bronchiques, de l’œdème de la muqueuse trachéobronchique et de l’augmentation des sécrétions de mucus. Cette condition est définie par (1) l’historique des symptômes respiratoires intermittents, y compris la dyspnée, la respiration sifflante, l’oppression thoracique et la toux, qui varient en intensité, et (2) la limitation du débit d’air expiratoire au fil du temps.
Comme l’asthme est une maladie chronique, les soins doivent se concentrer sur le contrôle des symptômes. Les infirmières et les infirmiers doivent connaître la physiopathologie de l’asthme, la prévention et la gestion des exacerbations, ainsi que les principes de l’éducation à la santé, et jouer un rôle essentiel en dispensant une éducation complète sur l’asthme centrée sur la famille et favorisant un sentiment de responsabilité partagée.
Étiologie de l’asthme
L’asthme est une maladie complexe causée par l’interaction de nombreux facteurs génétiques et environnementaux. L’atopie, la prédisposition génétique au développement d’une réponse à médiation par les immunoglobulines E (IgE) aux aéroallergènes courants, est le facteur prédisposant le plus fortement identifiable pour le développement de l’asthme. Parmi les autres facteurs de risque figurent les expositions intra-utérines (fumée de cigarette, alimentation inadéquate et stress), la prématurité, les infections respiratoires virales dans la petite enfance, l’utilisation précoce d’antibiotiques, l’obésité, l’utilisation d’acétaminophène, le stress émotionnel et la pollution atmosphérique. Une hypothèse sur l’hygiène suggère que l’augmentation de la prévalence des allergies et de l’asthme pourrait être liée à l’accent mis par la société moderne sur la propreté, qui conduit à une exposition précoce réduite aux agents pathogènes chez les enfants.
Ce qui peut déclencher une crise d’asthme
Une fois qu’un enfant a développé cette maladie, les expositions inflammatoires continues semblent augmenter le risque d’exacerbations et entraîner une perte progressive de la fonction pulmonaire. Une série d’allergènes intérieurs et extérieurs, ainsi que des infections virales, des aliments, des médicaments (bêta-bloquants, aspirine ou autres anti-inflammatoires non stéroïdiens [AINS]), le stress psychologique, l’exercice physique et les changements de température peuvent déclencher les symptômes de l’asthme chez l’enfant. Parmi les allergènes les plus courants à l’intérieur, on trouve la fumée secondaire, les acariens, les moisissures, les rongeurs, les cafards, les parfums, les particules chimiques et les squames d’animaux. Les allergènes courants à l’extérieur comprennent l’ozone, le pollen et la pollution atmosphérique.
Diagnostic de l’asthme
Au départ, le diagnostic de l’asthme est basé sur l’examen physique, l’historique des symptômes respiratoires et le test de la fonction pulmonaire (spirométrie). La mesure spirométrique la plus courante est le volume expiratoire forcé de l’enfant en 1 seconde (VEMS1), et elle est rapportée en pourcentage de la valeur prédite pour la taille et l’âge de l’enfant. Cette mesure permet de démontrer l’altération de la circulation de l’air et l’hyperréponse des voies respiratoires. La réponse clinique de l’enfant aux médicaments inhalés et oraux est également prise en compte pour classer la gravité de l’asthme.
Des définitions basées sur les symptômes sont utilisées pour classer la gravité selon qu’elle est intermittente, légèrement persistante, modérément persistante ou sévèrement persistante. Un enfant classé dans la forme la plus bénigne, « asthme intermittent », présente des symptômes 2 jours ou moins par semaine, ne se réveille pas la nuit, a besoin d’un inhalateur de secours 2 jours ou moins par semaine pour contrôler ses symptômes, et a un VEMS1 normal entre les exacerbations. En revanche, un enfant atteint de la forme la plus sévère présente des symptômes tout au long de la journée, se réveille chaque nuit, utilise un inhalateur de secours plusieurs fois par jour, a une activité extrêmement limitée, utilise des corticostéroïdes oraux deux fois ou plus par an et a un VEMS1 inférieur à 60 %.
Manifestations cliniques de l’asthme
La présentation typique d’un enfant lors d’un épisode d’asthme aigu est malade et inconfortable, avec des respirations rapides et laborieuses et un regard fatigué par une lutte constante pour respirer. Une toux, un évasement nasal, des rétractions intercostales et une utilisation accessoire des muscles peuvent être observés, ainsi que des plaintes de serrement de poitrine. La phase expiratoire est prolongée. Lors de l’auscultation, une respiration sifflante se fait entendre à l’expiration et/ou à l’inspiration. L’enfant préfère s’asseoir en position verticale, en se penchant vers l’avant dans la position du trépied.
Si l’épisode évolue vers l’hypoxie, l’enfant a les yeux écarquillés, est agité et confus ou devient soudainement silencieux lorsque la ventilation devient inefficace. Les épisodes qui ne répondent pas aux médicaments, à l’oxygénothérapie et à l’hydratation (asthme aigu sévère, également appelé état asthmatique) peuvent entraîner la mort par insuffisance respiratoire; l’enfant doit donc être immédiatement traité.
Évaluation infirmière de l’asthme
L’infirmier ou l’infirmière commence par une évaluation du système respiratoire, qui comprend la coloration, la fréquence respiratoire, le rythme cardiaque, le niveau de conscience, la qualité des sons respiratoires, la capacité à parler en phrases plutôt qu’en mots isolés, la présence de signes qui indiquent une altération des échanges gazeux (respiration sifflante, évasement nasal, grognements, utilisation de muscles accessoires, secousses de la tête), et la mesure de la saturation pulsatile en oxygène. En plus d’une évaluation respiratoire, l’infirmier ou l’infirmière doit déterminer l’état hydrique de l’enfant en fonction de son poids, de ses ingesta / excreta, et de la turgescence de sa peau.
Une fois que l’état de l’enfant est stable, il ou elle peut évaluer les problèmes de développement et les problèmes psychosociaux de l’enfant, ainsi que les mesures de gestion de l’asthme à la maison.
Interventions infirmières en lien avec l’asthme
Pendant la phase aiguë d’une exacerbation de l’asthme, l’infirmier·ère se concentre sur le risque de défaillance respiratoire de l’enfant. Les interventions infirmières qui éliminent le risque d’insuffisance respiratoire comprennent la surveillance continue de la respiration, le soutien du fonctionnement respiratoire (positionnement, administration d’oxygène, hydratation) et l’administration de médicaments.
Deux catégories de médicaments sont couramment utilisées pour traiter l’asthme. Les médicaments de contrôle sont utilisés quotidiennement pour prévenir une exacerbation. Il s’agit notamment des bêta2-agonistes à longue durée d’action (BALA) en inhalation, des corticostéroïdes en inhalation, des antagonistes des récepteurs leucotriènes par voie orale, etc. Des médicaments à action rapide sont utilisés en cas de crise d’asthme. Il s’agit notamment des bêta2-agonistes à courte durée d’action (BACA) inhalés, des corticostéroïdes oraux et des anticholinergiques inhalés. Ces médicaments sont prescrits en fonction de la classification de la gravité de l’asthme de l’enfant. Les soins infirmiers suivent souvent un parcours standardisé de soins de l’asthme qui définit une séquence d’évaluations et d’interventions à utiliser pour les enfants hospitalisés.
Le soutien de la participation des parents aux soins de l’enfant hospitalisé est souvent essentiel pour le sentiment de bien-être général de l’enfant.
L’éducation à l’autogestion de l’asthme est une priorité. Chaque membre de l’équipe interprofessionnelle, y compris l’infirmier ou l’infirmière, développe un partenariat avec le·la client·e et sa famille. Une communication ouverte entre tous les membres de l’équipe contribue à instaurer la confiance et à dissiper les malentendus. Les parents peuvent être invité·es à tenir un journal des symptômes afin de faciliter l’identification des symptômes. La maîtrise de l’asthme passe par l’évitement des déclencheurs, le respect de la prise des médicaments, et la capacité de la famille à reconnaître les symptômes et à y répondre de manière appropriée. Il est particulièrement important de prodiguer de l’enseignement sur l’utilisation correcte des inhalateurs. Les parents ont besoin d’informations sur les moyens de réduire les allergènes à la maison, par exemple en enveloppant le matelas et l’oreiller de l’enfant pour lutter contre les acariens ou en réduisant les moisissures par une diminution de l’humidité.
